Ziele
- Linderung der Beschwerden, Verbesserung der körperlichen Leistungsfähigkeit und Steigerung der Lebensqualität sowie Reduktion von Exazerbationen, Rauchstopp
Medikamente
- Kurzwirksame Anticholinergika (SAMA) und Beta-Agonisten (SABA)
- Für die intermittierende Bedarfsbehandlung in den Anfangsstadien der Erkrankung
- Als Notfall-Medikament bei Exazerbationen
- Nicht für die Basistherapie!
- Langwirksame Bronchodilatatoren (LAMA, LABA)
- Langwirksame Anticholinergika (LAMA) und langwirksame Beta-Agonisten (LABA) sind die Basismedikamente bei symptomatischen Patienten mit leichter oder mittelschwerer Obstruktion mit und ohne gehäufte Exazerbationen
- Die Wahl zwischen LABA und LAMA hängt vom individuellen Ansprechen des Patienten (Wirksamkeit und Nebenwirkung) ab
- Kombinationstherapie LAMA+LABA
- LAMA/LABA-Kombinationspräparate als Zweitlinientherapie zugelassen für Patienten, die mit einer Monotherapie weiter Beschwerden haben
- Die Wirksamkeit von LAMA/LABA-Kombinationen ist auch in der Exazerbationsprävention belegt
- Inhalative Kortikosteroide (ICS) und ICS+LABA
- Eine Dauerbehandlung mit ICS alleine ist nicht indiziert (23)
- Eine ICS/LABA-Kombination ist bei Patienten mit COPD – anders als bei Asthma bronchiale – nur unter bestimmten Voraussetzungen indiziert: Moderate bis schwere COPD mit mindestens einer moderaten Exazerbation pro Jahr oder das Vorliegen eines ACO
- Bei vorliegender Indikation für ICS soll bevorzugt eine 3-er Kombination LABA+LAMA+ICS eingesetzt werden
- Für die Vorhersage eines Nutzens der ICS-Therapie hinsichtlich Exazerbationsrate und Gesundheitsstatus ist die Eosinophilenzahl im Blutbild von Bedeutung –> die Bestimmung der Eosinophilen im Blutbild auch in der Hausarztpraxis empfohlen
- Dreifachtherapie (LAMA+LABA+ICS)
- Bei Patienten, die trotz Behandlung mit LAMA+LABA oder LABA+ICS weitere ≥ 2 Exazerbationen oder 1 Hospitalisation im vergangenen Jahr erleben, kann mit einer Dreifachkombination ein Zusatzeffekt auf die Exazerbationsrate erzielt werden, insbesondere bei Patienten mit einer Bluteosinophilie von ≥ 150 –> Konsultation Pneumologe
Weitere Medikamente
- Roflumilast und Makrolidtherapie
- Wenn trotz Behandlung mit einer inhalativen Dreifachtherapie weitere Exazerbationen auftreten, kann die Zugabe eines Makrolids oder des selektiven Phosphodiesterase-4-Hemmers Roflumilast (Daxas®) erwogen werden, jedoch eher nicht bei untergewichtigen Patienten
- Die prophylaktische Antibiotikabehandlung mit Makroliden (v. a. Azithromycin) kann in Ausnahmefällen erwogen werden
- Beide Indikationsstellungen zusammen mit Pneumologen!
- Mukolytika (Acetylcystein [Fluimucil®])
- Indikation: Prophylaktisch bei COPD-Patienten, welche die Kriterien für eine Inhalation von topischen Steroiden nicht erfüllen und gehäuft Exazerbationen erleiden (in den Herbst- und Wintermonaten)
- Morphin und Benzodiazepin
- Morphin: Bei schwerer Dyspnoe palliativ in Einzelfällen
- Benzodiazepine: Können die Angst lindern
- Betablocker
- Sind bei Patienten mit COPD nicht kontraindiziert, ev. sogar hilfreich
- Systemische Glukokortikoide
- Keine Dauerbehandlung mit systemischen Glukokortikoiden! (pos. Langzeiteffekt nicht bewiesen, aber häufig komplikationsreiche Nebenwirkungen
Vorgehen
- Die Pharmakotherapie der stabilen COPD orientiert sich an Lungenfunktion, Schwere der Symptome und Häufigkeit von Exazerbationen/Jahr, entsprechend der Einteilung in die Risikogruppen A–E (siehe Assessment)
- Wichtig: Die richtige Inhalationstechnik ist entscheidend für die Wirksamkeit. Mit dem Patienten üben und im Verlauf immer wieder überprüfen!
Abbildung: Therapieempfehlung gemäss Grupeneinteilung A–E (–> siehe Assessment)
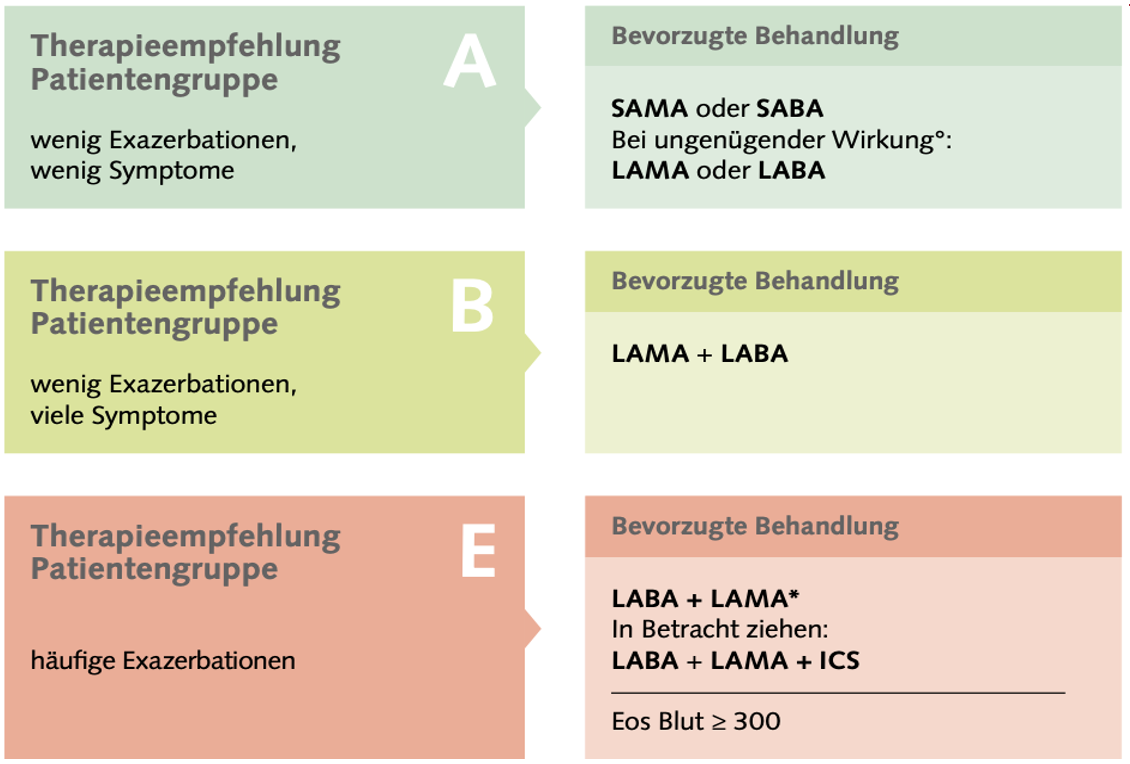
° Anhaltende Symptome und/oder weitere Exazerbation(en)
* ICS bei Eosinophilie im Blut ≥ 300 in Betracht ziehen
Single inhaler ist vermutlich einfacher und wirksamer als das Inhalieren mit mehreren Inhalatoren
Tabelle COPD-Medikamente
|
Wirkstoff
|
Produkt
|
Darreichungsform
|
|
SAMA (kurzwirksame Anticholinergika)
|
|
Ipratropiumbromid
|
Atrovent® N
|
Dosieraerosol
|
|
SABA (kurzwirksame Betaagonisten)
|
|
Terbutalin
|
Bricanyl®
|
Turbohaler®
|
|
Salbutamol
|
Ventolin®
|
Diskus®
|
|
Fenoterol
|
Berotec® N
|
Dosieraerosol
|
|
LABA (lang wirksame Betaagonisten)
|
|
Formoterol
|
Oxis®
|
Turbohaler®
|
|
Formoterol
|
Foradil®
|
Areolzier®
|
|
Indacaterol
|
Onbrez®
|
Breezhaler®
|
|
Oladeterol
|
Striverdi®
|
Respimat®
|
|
Salmeterol
|
Serevent®
|
Diskus®
|
|
LAMA (langwirksame Anticholinergika)
|
|
Aclidinium
|
Eklira®
|
Genuair®
|
|
Tiotropium
|
Spiriva®
|
Handhaler®
|
|
Glycopyrronium
|
Seebri®
|
Breezhaler®
|
|
Umeclidinium
|
Incruse®
|
Breezhaler®
|
|
LAMA + LABA
|
|
|
|
Indacaterol+Glycopyrronium
|
Ultibro®
|
Breezhaler®
|
|
Umeclidinium+Vilanterol
|
Anoro®
|
Ellipta®
|
|
Olodaterol+Tiotropium
|
Spiolto®
|
Respimat®
|
|
ICS + LABA
|
|
Budesonid+Formoterol
|
Symbicort®
|
Turbohaler®
|
|
Fluticason+Salmeterol
|
Seretide®
|
Diskus®, Doseiraerosol
|
|
Fluticason+Vilanterol
|
Relvar®
|
Ellipta®
|
|
Flutiocason+Formoterol
|
Flutiform®
|
Dosieraerosol
|
ICS = inhalative Kortikosteroide

