- In 80 % ist die Anamnese diagnostisch!
- Die Anamnese und klinische Untersuchung mit HINTS und Neurostatus sind in der Detektion von akuten zentralen Pathologien der Bildgebung mittels CT oder MRI überlegen
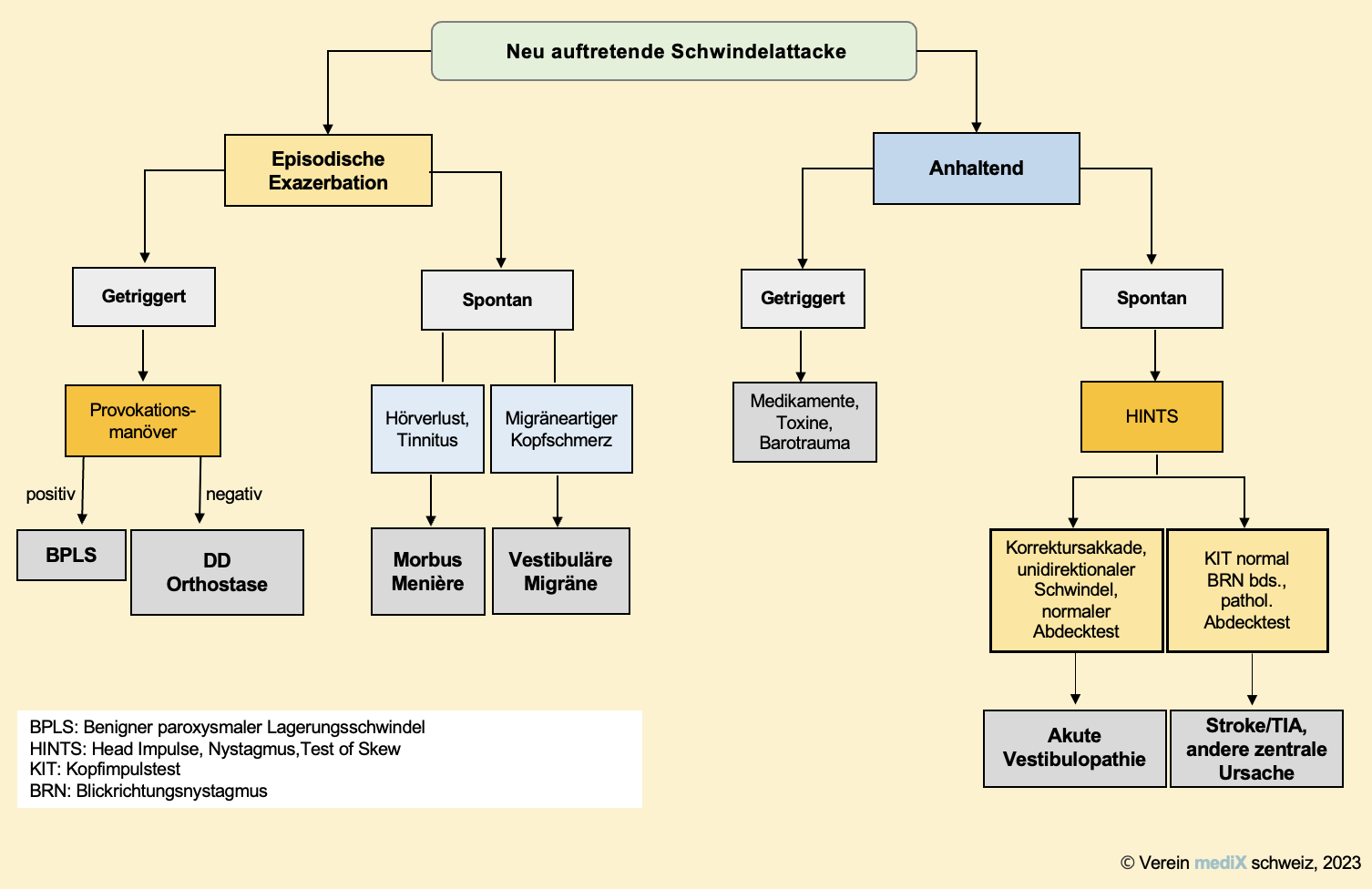
⇒ Fokussierte Abklärung in Anlehnung an den TiTrATE-Algorithmus – Timing, Triggers, Targeted Exam
- Triage, Timing and Triggers
- Triage –> Red flags (s. u.) vorhanden?
- Timing –> Zeitliche Manifestation
- Trigger – > Mögliche Auslöser
–> Siehe auch unten Algorithmus Abklärung akuter Schwindel
Red Flags
- Seh-, Sprech-, Schluckstörungen oder andere neurologische Ausfälle
- Gestörte Vigilanz
- Hörstörung und Fazialisparese (Akustikusneurinom)
- Synkope, Hinweis auf kardiale Ursache (Rhythmusstörungen, Belastungsintoleranz, -angina, -dyspnoe)
- Rein vertikaler, rein torsioneller oder rein horizontaler Spontannystagmus (Hinweis auf zentrale Störung)
- Paresen
- Gesichtsschmerzen mit Hautausschlag (Zoster)
- Kopfschmerzen
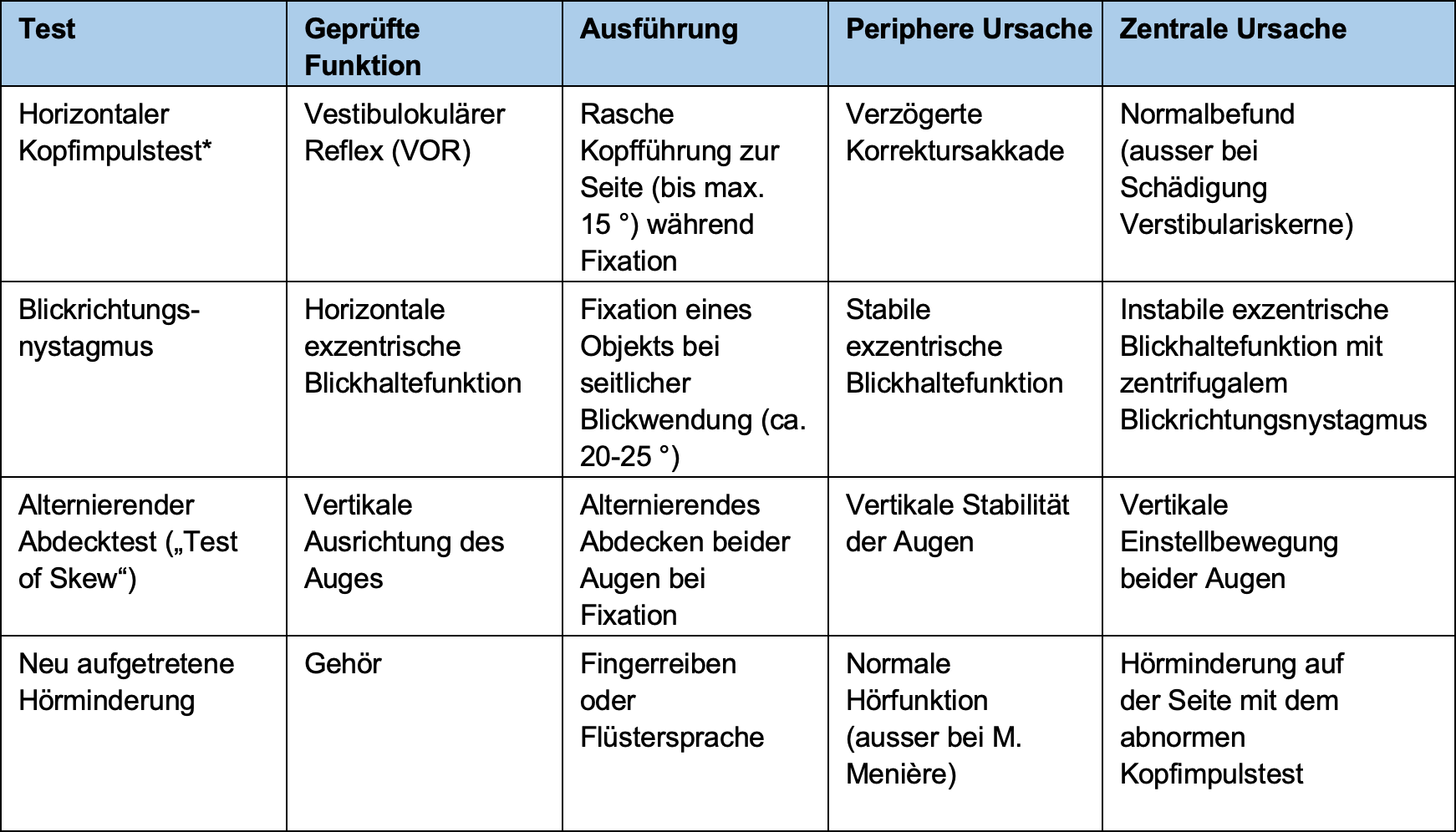
Tabelle: Fokussierte Anamnese von Schwindel (fett gedruckte Diagnosen sind in der HA- Praxis häufig)
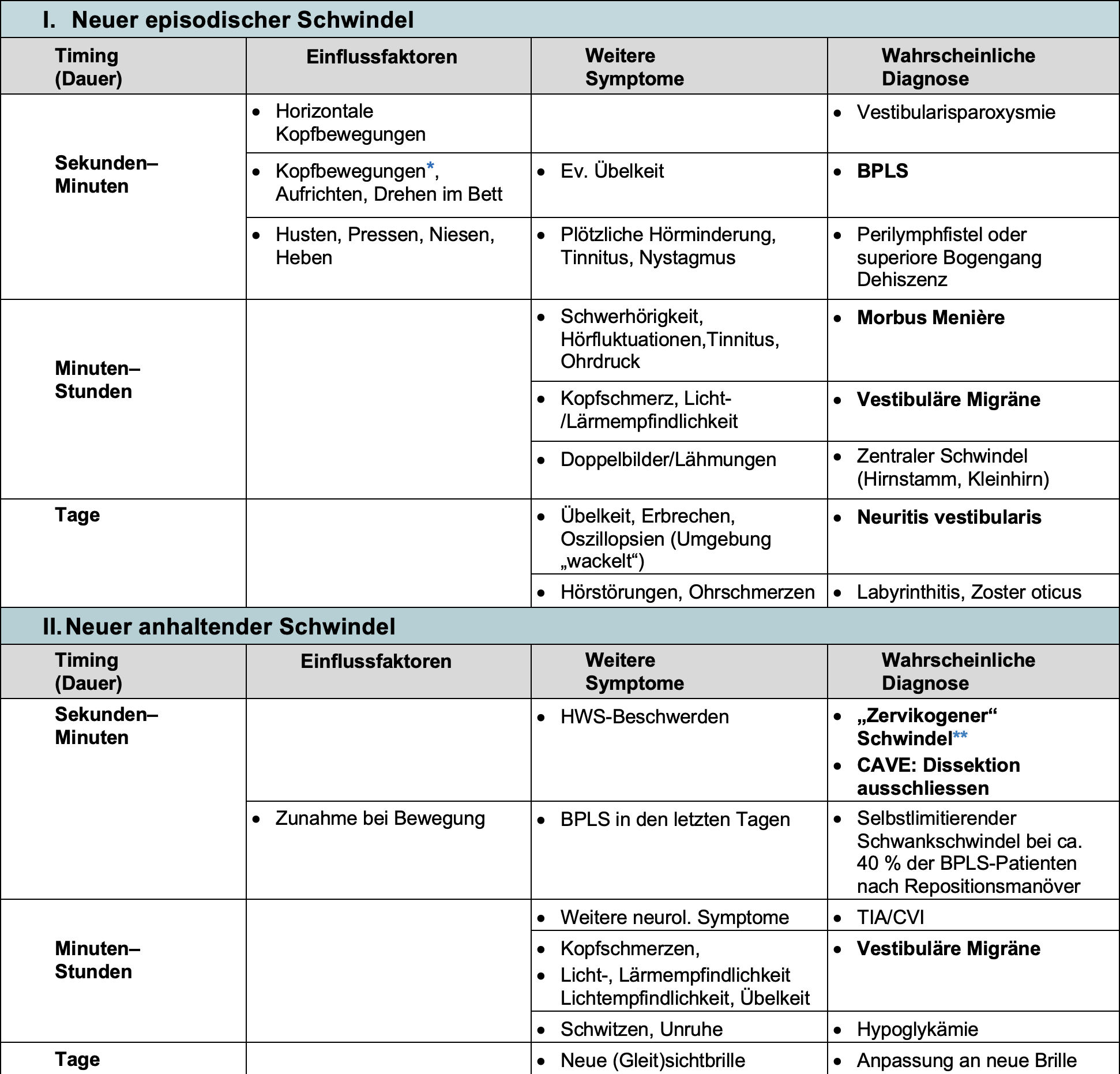
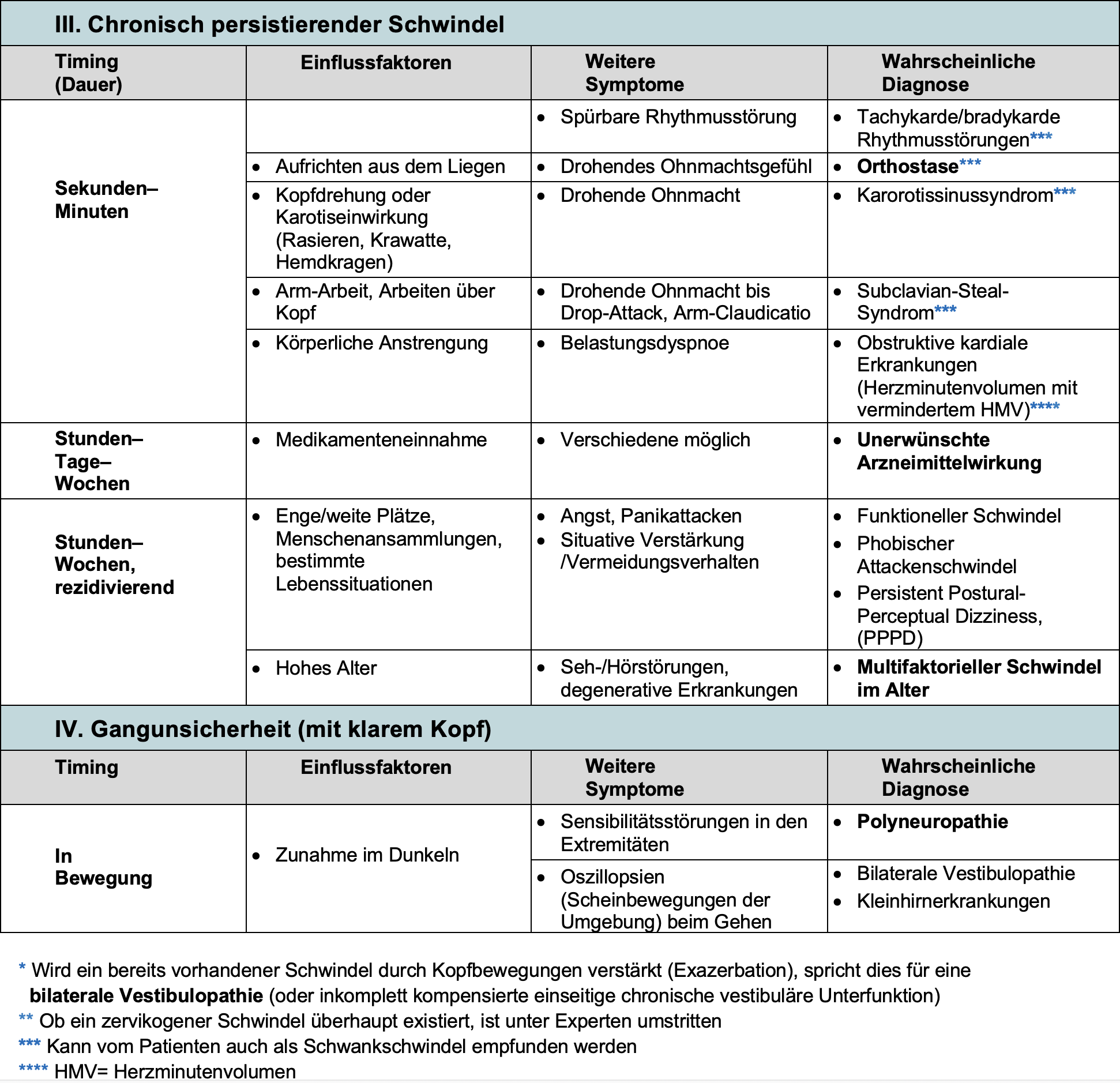
Algorithmus Schwindel
Weitere diagnostische Hinweise/Begleitsymptome
- Medikamentenanamnese/Alkohol (Schwindel ist eine häufige NW von Medikamenten!)
- Antihypertensiva, Diuretika, Psychopharmaka, Antiepileptika, Parkinsonmedikamente (s. a. Tabelle im Anhang)
- Bekannte organische Erkrankungen und kv Risikofaktoren?
- Starkes Erbrechen oder Übelkeit –> peripher vestibulärer Schwindel
Anmerkung: Erbrechen kommt zwar bei anderen Erkrankungen auch vor
(z. B. Migräne, akute zerebrovaskuläre Erkrankung), jedoch nicht in derselben Intensität
- Schwindel verschwindet bei geschlossenen Augen –> okulärer Schwindel
- Ängstliche Schilderung und/oder schlecht einzuordnende Beschreibungen, Schilderung weiterer unspezifischer Beschwerden und Ängste, Zunahme unter Menschenmenge, in Stress-Situationen –> eher psychogener oder funktioneller Schwindel
- Horizontale Kopfdrehung/Kopfbewegung als Auslöser –> Vestibularisparoxysmie (Gefäss-Nerv-Konflikt)
- HWS-Schmerzen –> DD: Dissektion der A.vertebralis (selten)
- Eine peripher-vestibuläre Erkrankung geht nicht mit Bewusstlosigkeit einher
Peripher-vestibulärer oder zentraler Schwindel?
Für eine peripher-vestibuläre Ursache sprechen
- Symptome der vestibulären Tonusimbalance: Vertigo, Spontannystagmus, Übelkeit, Ataxie/Fallneigung, keine Bewusstlosigkeit
Für eine zentrale Ursache sprechen
- Spontannystagmus vom zentral-vestibulären Typ
- Blickrichtungsnystagmus
- Skew deviation = vertikale Augenfehlstellung (s. u. –> HINTS+)
- Andere zentrale Okulomotorikstörungen, wie unidirektional sakkadierte Blickfolge, Sakkadendysmetrie oder neurologische Ausfälle wie schwere Standataxie (Pat. kann nicht allein stehen)